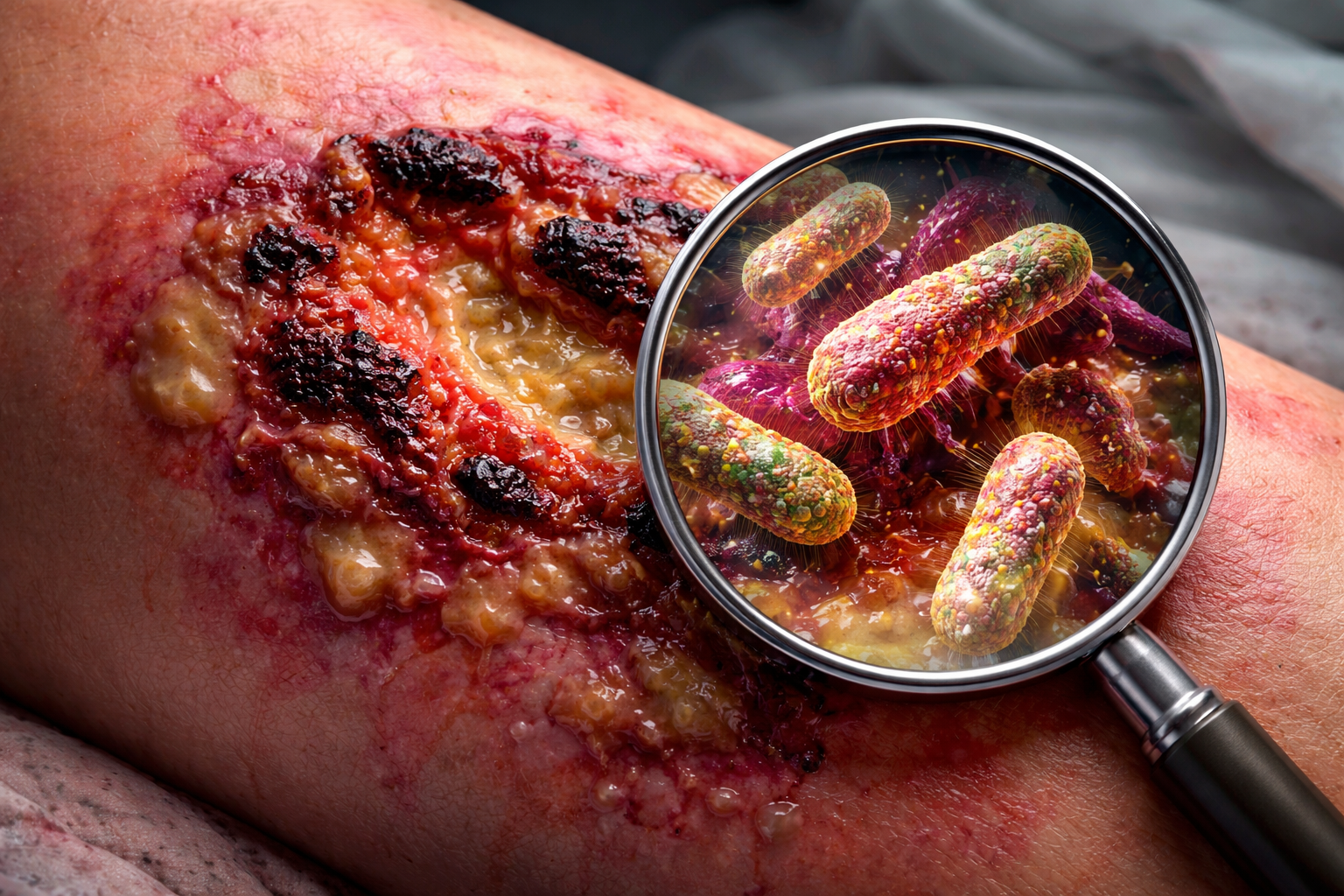
“Bactérie mangeuse de chair”, ça sonne comme un titre de film. Et, franchement, c’est bien pour ça que l’expression reste dans les têtes. Elle frappe vite. Elle fait peur tout de suite. Mais médicalement, ce n’est pas le bon nom. Le plus souvent, ce que les médias appellent ainsi correspond à une fasciite nécrosante, parfois plus largement à une infection nécrosante des tissus mous.
Le détail important, c’est que la bactérie ne “mange” pas littéralement la chair. Ce n’est pas un monstre minuscule qui grignote les tissus comme dans une image d’horreur. Le problème, en vrai, c’est que certaines bactéries peuvent déclencher une infection fulgurante. Elles libèrent des toxines, abîment les tissus, perturbent la circulation locale, et l’infection peut se propager très vite. Le résultat, lui, est grave. Mais le mécanisme mérite d’être expliqué proprement.
Et ça change déjà beaucoup de choses. Parce qu’une fois qu’on sort du sensationnel, on peut enfin parler utile. De ce que c’est. De ce que ce n’est pas. Des signes qui doivent faire réagir vite. Et aussi d’un point essentiel : c’est rare. Rare, oui. Mais quand ça arrive, c’est une urgence. Voilà le bon équilibre. Ne pas banaliser. Ne pas paniquer à chaque petite rougeur non plus.
Le sujet mérite donc une lecture calme, claire et honnête. Pas un récit catastrophe. Pas un texte qui transforme chaque coupure en menace invisible. Juste les bons repères.
Alors, de quoi parle-t-on exactement ?
Quand les gens disent “bactérie mangeuse de chair”, ils parlent généralement d’une infection grave qui touche la peau, les tissus sous la peau, et parfois les fascias, ces membranes qui entourent les muscles. Le mot médical le plus connu est fasciite nécrosante. Il existe aussi des dermohypodermites bactériennes nécrosantes et d’autres formes d’infections nécrosantes des tissus mous.
Le point clé, c’est que ce n’est pas toujours la même bactérie. Beaucoup de personnes pensent qu’il existe une seule “bactérie mangeuse de chair”, comme une espèce unique. Ce n’est pas le cas. Plusieurs bactéries peuvent être en cause. Le streptocoque du groupe A est l’un des noms les plus souvent cités, surtout dans les formes très rapides. Mais on peut aussi voir des infections causées par plusieurs bactéries à la fois, ou par d’autres germes comme certains clostridies. Et dans certains contextes bien précis, notamment après contact d’une plaie avec de l’eau salée ou saumâtre, certaines bactéries du genre Vibrio peuvent aussi provoquer des infections nécrosantes.
Dit autrement, ce n’est pas une seule ennemie, c’est une famille de situations graves. Ce qui compte pour le grand public, ce n’est pas de retenir tous les noms latins. C’est de comprendre qu’on parle d’une infection rare, profonde, rapide, et potentiellement mortelle si l’on tarde trop.
- Le terme médiatique est large et un peu trompeur.
- Le mot médical le plus utile à retenir est fasciite nécrosante.
- Plusieurs bactéries différentes peuvent en être responsables.
Pourquoi ce type d’infection fait si peur
Parce qu’elle peut ressembler au début à quelque chose de beaucoup plus banal. Et c’est sans doute le point le plus déroutant. Les premiers signes peuvent rappeler une cellulite, une plaie qui s’infecte, une zone rouge et douloureuse après une coupure, ou un gonflement qui semble au départ “simplement inflammatoire”. Puis, parfois, tout s’accélère. Très vite.
Cette vitesse change tout. Une rougeur qui s’étend, une douleur qui devient disproportionnée par rapport à l’apparence de la plaie, une sensation de malaise général, de la fièvre, des frissons, un état qui se dégrade. C’est ça qui doit alerter. Pas seulement l’aspect de la peau. La douleur compte énormément dans l’histoire. Souvent, elle paraît bien plus forte que ce que l’on attendrait d’une petite lésion visible.
Et c’est aussi pour ça que le sujet fait peur, même chez les médecins. Parce qu’on sait qu’un retard compte. Quand la suspicion est forte, le temps perdu peut coûter cher. C’est d’ailleurs pour cela que la prise en charge est urgente et hospitalière, avec des antibiotiques et souvent une chirurgie rapide pour retirer les tissus atteints.
Ce n’est pas une infection à surveiller tranquillement pendant trois jours “pour voir”. C’est là toute la différence.
Ce que ressent le corps au début
Le début peut être trompeur, donc il faut être très concret. Une personne peut avoir une coupure, une écorchure, une morsure, une plaie de chirurgie récente, une brûlure, une piqûre, parfois même pas de lésion évidente visible, puis ressentir une douleur très forte à un endroit précis. La peau devient rouge, chaude, gonflée. Cette rougeur peut s’étendre vite. Et le corps, lui, commence à envoyer d’autres signaux : fièvre, fatigue intense, sensation grippale, nausées, parfois maux de tête.
Ce qui doit vraiment faire lever le sourcil, c’est le décalage. Une petite plaie en apparence. Et une douleur vraiment trop forte. Ou une rougeur qui progresse en quelques heures. Ou un malaise général qui n’a pas de sens par rapport à la lésion initiale. Plus tard, des signes plus inquiétants peuvent apparaître : cloques, zones violacées, noires, grises, confusion, vomissements, diarrhée, sensation de faiblesse majeure, palpitations, étourdissement.
On le redit parce que c’est essentiel : tout ça ne veut pas dire que chaque infection cutanée devient une fasciite nécrosante. Heureusement non. Mais quand ce tableau se dessine, il faut agir vite et ne pas minimiser.
| Ce qu’on peut voir ou sentir | Pourquoi c’est important | Le bon réflexe |
|---|---|---|
| Douleur très intense, parfois “trop forte” par rapport à la plaie | C’est un signal d’alerte classique | Ne pas attendre si la douleur grimpe vite |
| Rougeur, chaleur, gonflement qui s’étendent rapidement | La vitesse d’évolution compte beaucoup | Faire évaluer rapidement, surtout si l’état général baisse |
| Fièvre, frissons, fatigue, impression d’être “cassé” | Le corps réagit à une infection potentiellement grave | Prendre ces signes au sérieux si une plaie ou une zone rouge existe |
| Cloques, taches foncées, zone qui change de couleur | Ce sont des signes plus tardifs et plus inquiétants | Urgence médicale immédiate |
| Confusion, malaise, vertiges, cœur qui s’emballe | Le tableau peut basculer vers une urgence vitale | Appeler le 15 ou le 112 |
Ce n’est pas “la mer” ou “la plage” dans tous les cas, mais il y a un vrai point d’été
Il faut éviter un autre malentendu. Toutes les “bactéries mangeuses de chair” ne viennent pas de la mer. Très loin de là. Beaucoup de cas sont liés à des bactéries de la peau, du tube digestif ou d’un mélange de germes après une plaie, une chirurgie, une morsure, une infection profonde, un contexte abdominal, ou une fragilité particulière du patient. Le streptocoque du groupe A, par exemple, n’est pas un germe “de plage”.
Mais il y a quand même un vrai sujet autour de l’eau salée ou saumâtre et des plaies ouvertes. Certaines espèces de Vibrio, surtout dans les eaux côtières plus chaudes, peuvent provoquer des infections graves chez des personnes qui ont une plaie en contact avec cette eau. C’est pour ça que les autorités sanitaires recommandent d’éviter la mer ou l’eau saumâtre si l’on a une plaie ouverte, ou au moins de la couvrir avec un pansement imperméable sérieux.
Pour un lecteur français, surtout l’été, c’est un détail utile. Une petite coupure au pied, une abrasion, une chirurgie récente, une plaie chronique, et une baignade dans une eau chaude ou saumâtre : ce n’est pas le scénario le plus courant, mais ce n’est pas à prendre à la légère non plus. Là encore, il ne s’agit pas de transformer chaque vacances en paranoïa. Il s’agit juste de connaître le bon réflexe.
- Toutes les formes ne sont pas liées à la mer.
- Une plaie ouverte et un contact avec de l’eau salée ou saumâtre méritent plus de prudence.
- L’été et les baignades peuvent ajouter un contexte particulier, pas une menace permanente.
Qui est le plus à risque ?
La réponse la plus juste est un peu inconfortable : certaines personnes ont plus de risque, mais ça peut aussi arriver à quelqu’un qui n’avait rien vu venir. Cela dit, il existe des profils plus fragiles. Les personnes atteintes de diabète, celles dont le système immunitaire est affaibli, celles qui ont une maladie chronique importante, une plaie chronique, une chirurgie récente, ou une peau déjà abîmée, doivent être particulièrement attentives.
Les contextes de blessure sale, de plaie profonde, de brûlure, de morsure, d’injection, ou de chirurgie augmentent aussi la vigilance. Certaines formes particulières peuvent survenir près des organes génitaux ou du périnée, ce qu’on appelle alors gangrène de Fournier. Là encore, le principe reste le même : douleur intense, gonflement, rougeur, malaise, urgence.
Mais il faut éviter deux erreurs. Première erreur : croire que ça ne concerne que les personnes fragiles. Faux. C’est plus fréquent chez elles, mais pas exclusif. Deuxième erreur : croire qu’une personne en bonne santé doit paniquer à chaque égratignure. Faux aussi. Le point n’est pas de vivre inquiet. Le point est de repérer quand une évolution devient anormale.
Pourquoi les médecins parlent d’urgence médico-chirurgicale
Parce que l’antibiotique seul ne suffit pas toujours. Et c’est un point qui surprend beaucoup. Quand on pense “infection”, on pense d’abord antibiotique. Logique. Mais ici, si des tissus meurent, si la circulation locale est perturbée, si l’infection s’étend profondément, il faut souvent opérer pour retirer les tissus atteints. C’est dur à lire, oui. Mais c’est la réalité du traitement.
Le bon message à retenir, ce n’est pas le côté spectaculaire de la chirurgie. C’est le principe : plus on agit tôt, mieux c’est. Quand la suspicion est forte, les équipes médicales ne veulent pas perdre du temps. C’est aussi pour cela que la HAS rappelle qu’il ne faut pas retarder la prise en charge par des examens complémentaires si le tableau clinique est très évocateur.
En clair, si les médecins suspectent vraiment une fasciite nécrosante, ils pensent “urgence”, pas “on attend demain matin pour voir”. Antibiotiques, chirurgie, surveillance étroite, parfois réanimation. C’est un traitement lourd, mais c’est ce qui sauve des vies.
| Idée reçue | Ce qui est plus juste |
|---|---|
| “C’est une infection, donc un antibiotique suffit.” | Souvent non. La chirurgie rapide est fréquemment nécessaire en plus des antibiotiques. |
| “On peut attendre les examens pour être sûr.” | Quand le tableau est très évocateur, l’urgence prime et la prise en charge ne doit pas traîner. |
| “Si la peau n’a pas l’air dramatique, ce n’est sûrement pas grave.” | La douleur et la vitesse d’évolution peuvent être plus parlantes que l’aspect initial. |
| “C’est forcément contagieux comme une grippe.” | Le risque dépend de la bactérie et du contexte, mais le sujet principal ici est surtout la gravité de l’infection chez la personne atteinte. |
Le piège du mot “rare”
Rare ne veut pas dire impossible. Rare ne veut pas dire qu’on n’en parle pas. Rare ne veut pas dire non plus qu’il faut vivre dans l’angoisse. Le mot “rare” est un mot de cadrage. Il sert à remettre le sujet à sa place. La fasciite nécrosante n’est pas une conséquence fréquente d’une coupure banale. Heureusement. La majorité des plaies ne tournent pas comme ça. La majorité des cellulites non plus.
Mais rare ne veut pas dire “on verra plus tard”. C’est là toute la subtilité. Une infection rare mais fulgurante impose d’avoir les bons réflexes. Et le bon réflexe, ce n’est pas de s’auto-diagnostiquer. Ce n’est pas non plus de regarder des photos en ligne pendant deux heures. C’est de demander une évaluation urgente quand la douleur, la vitesse d’évolution et l’état général racontent quelque chose qui dérape.
Ce point mérite d’être martelé, parce que le mot “rare” endort parfois. Ici, il doit rassurer sans rendre lent.
Ce qu’on peut faire, très simplement, pour réduire le risque
Pas besoin de transformer sa salle de bains en bloc opératoire. Les gestes utiles sont assez simples. Nettoyer une plaie. La surveiller. Consulter si elle devient plus rouge, plus chaude, plus gonflée, plus douloureuse, ou si l’on a de la fièvre. Protéger une plaie avant la baignade, ou mieux, éviter l’eau salée et saumâtre si elle est ouverte. Être encore plus vigilant si l’on est diabétique, immunodéprimé, ou si l’on a une maladie chronique importante.
Et puis il y a un réflexe très bête, mais très utile : ne pas normaliser une douleur qui explose. Une infection cutanée banale peut faire mal, bien sûr. Mais quand la douleur semble “absurde” par rapport à ce qu’on voit, il faut arrêter de minimiser.
- Nettoyer et surveiller les plaies, même petites.
- Consulter vite si la douleur et la rougeur augmentent franchement.
- Éviter l’eau salée ou saumâtre avec une plaie ouverte, surtout en été.
Et en France, quand faut-il agir tout de suite ?
Il faut agir tout de suite si une plaie, une zone rouge ou gonflée devient beaucoup plus douloureuse qu’elle ne devrait, s’étend vite, s’accompagne de fièvre, de malaise, de vomissements, de confusion, de cloques ou de taches sombres. Là, on ne discute pas avec soi-même trop longtemps. On appelle le 15, le 112, ou on va aux urgences sans tarder. Et non, ce n’est pas exagéré.
À l’inverse, une petite plaie propre, qui cicatrise normalement, sans douleur croissante, sans fièvre, sans extension rapide, ne doit pas vous faire vivre dans l’alerte. Le bon sens reste important. L’idée n’est pas de médicaliser chaque éraflure. L’idée est d’avoir un seuil d’attention plus net quand les choses deviennent anormales.
Cette ligne entre prudence et panique n’est pas toujours confortable. Mais elle existe. Et c’est précisément ce genre de sujet où elle sauve des heures, parfois bien plus.
FAQ
Est-ce qu’une “bactérie mangeuse de chair” mange vraiment la chair ?
Non, pas au sens littéral. Le terme médiatique est frappant, mais la réalité, c’est une infection grave qui détruit les tissus par inflammation, toxines et manque d’irrigation locale.
Est-ce toujours un streptocoque du groupe A ?
Non. Le streptocoque A est l’un des germes connus, mais d’autres bactéries ou des associations de bactéries peuvent aussi provoquer une infection nécrosante.
Est-ce que ça peut commencer après une petite coupure ?
Oui, parfois. Une petite plaie peut être une porte d’entrée. Mais, heureusement, la grande majorité des petites coupures ne tournent pas de cette façon.
Est-ce lié à la mer ?
Pas toujours. Certaines formes sont liées à des bactéries marines comme Vibrio après contact d’une plaie avec de l’eau salée ou saumâtre, mais beaucoup de cas n’ont rien à voir avec la mer.
Quel est le signe le plus trompeur ?
La douleur très forte, parfois disproportionnée par rapport à l’aspect initial. C’est souvent l’un des signaux les plus importants.
Comment c’est traité ?
En urgence, à l’hôpital. Le traitement associe généralement antibiotiques et chirurgie pour retirer les tissus atteints.
Quand faut-il appeler le 15 ou le 112 ?
Si une plaie ou une zone rouge et gonflée devient très douloureuse, s’étend vite, s’accompagne de fièvre, de malaise, de confusion, de cloques ou de taches foncées, il faut agir immédiatement.
Conclusion
Le terme “bactérie mangeuse de chair” fait peur, et c’est normal. Mais quand on le remet à sa juste place, on voit mieux le vrai message utile. On parle d’infections rares, graves, rapides, qu’il ne faut ni dramatiser à l’excès au quotidien, ni sous-estimer quand les signes d’alerte sont là.
La bonne idée n’est pas de vivre inquiet après chaque égratignure. La bonne idée, c’est de reconnaître ce qui devient anormal : une douleur très forte, une rougeur qui court, un état général qui se casse vite, une peau qui change brutalement. Là, le temps compte. Et il compte vraiment.
Donc oui, le mot choc attire les clics. Mais la vraie utilité, elle, tient dans quelque chose de beaucoup plus simple : savoir quand une plaie peut encore attendre un pansement propre… et quand elle mérite un téléphone, une urgence, et zéro délai de plus.